Charakterystyka kohorty
Szczegółowy schemat wyboru pacjenta pokazano na rysunku dodatkowym S1. Spośród 85 137 i 48 798 pacjentów, u których w latach 2012–2016 zdiagnozowano odpowiednio raka jelita grubego, 1,5% i 0,9% nie spełniało kryteriów włączenia, a 7,4% i 7,0% zostało wykluczonych ze względu na brak deprywacji, pochodzenie etniczne, drogę rozpoznania i inne. . 7,9% i 6,0% pacjentów nie dotarło do stadium zaawansowania, w związku z czym w naszej ostatecznej analizie uwzględniono odpowiednio 70 705 i 41 991 pacjentów z rakiem jelita grubego w stadium I–IV. Odrębnie analizowano jedynie pacjentów zaginionych na etapie (6695 okrężnicy i 2950 odbytnicy). Wzorce brakujących danych pokazano w tabeli dodatkowej S1: Odsetek brakujących danych jest również wyższy na brakujących etapach niż na innych (prawie 20% na brakujących etapach w porównaniu z mniej niż 8% na pozostałych etapach). Wyjściową charakterystykę pacjentów włączonych i wykluczonych przedstawiono w Tabeli S2.
Charakterystykę pacjentów włączonych do rozpoznania nowotworu, sklasyfikowanych według stopnia zaawansowania (I–IV), przedstawiono w Tabeli 1. Ogółem mediana wieku wyniosła 73,1 lat (IQR: 64,4–80,6) w przypadku okrężnicy i 70,2 lat (IQR: 61,5–78,2). Na raka odbytnicy. Odpowiednio 32 751 (46,3%) i 15 187 (36,2%) kobiet chorowało na raka jelita grubego, a 95,1% pacjentek było rasy białej w przypadku obu nowotworów. Ogółem u 18,4% pacjentów z rakiem okrężnicy zdiagnozowano na przyjęciu do szpitala, ale liczba ta wyniosła 7,0% w przypadku raka odbytnicy. Najczęstszą chorobą współistniejącą była przewlekła choroba płuc (>10%), następnie zawał mięśnia sercowego i niewydolność serca (<5%), a najrzadziej cukrzyca z powikłaniami (<1%). Tabela S3 przedstawia charakterystykę pacjentów z rakiem jelita grubego w stadium brakującym. W porównaniu z innymi stadiami, pacjenci, którzy pominęli jakiś etap w obu przypadkach raka jelita grubego, byli znacznie starsi, bardziej pozbawieni wolności, częściej cierpieli na choroby współistniejące i częściej byli diagnozowani w nagłych przypadkach.
Opisz trzy przejścia i modele
Rycina 1 przedstawia przegląd trzech stanów i przejść, a Rycina S2 przedstawia liczbę pacjentów wchodzących i pozostających w każdym stanie (tj. diagnoza: żywy i nieleczony, leczenie: żywy, leczony i martwy) oraz którzy doświadczają każdego przejścia (h1 : diagnoza do leczenia, h2: rokowanie do śmierci i H3: leczenie do śmierci) według nowotworu i stadium. W stadiach I i II, w porównaniu z pacjentami, którzy zmarli po leczeniu (h3), pacjenci z chorobą jelita grubego, którzy zmarli przed leczeniem (h2), byli starsi (np. rak okrężnicy w stadium I, średni wiek 85,6 vs. 78,3 lat) i bardziej chorzy. którzy zmarli po leczeniu (h3). Więcej pacjentów w stadiach zaawansowanych niż we wczesnych stadiach zmarło przed zastosowaniem jakiegokolwiek leczenia, zarówno z powodu raka okrężnicy (33,7% w stadium IV w porównaniu z 2,0% w stadium I), jak i odbytnicy (21,3% w stadium IV w porównaniu z 1,3% w stadium I).
Stopień swobody wyboru dla każdego elastycznego parametrycznego modelu przeżycia Roystona-Parmara według nowotworu i stadium pokazano w Tabeli S4. Specyficzne dla okresu przejściowego współczynniki ryzyka (HR) dla statusu społeczno-ekonomicznego przedstawiono na rysunku S3 i tabeli S5. W przypadku obu nowotworów, w porównaniu z kwintylami najmniej potrzebującymi, ryzyko otrzymania leczenia u pozostałych pacjentów na wszystkich etapach było niższe, przy czym wielkość efektu była większa u pacjentów z nowotworami w stadium IV i gradientem w kwintylach deprywacji dochodów. Zaobserwowaliśmy również zwiększone ryzyko zgonu przed leczeniem i po nim, z większym efektem śmierci po leczeniu w większości faz niż przed leczeniem (Rysunek S3; Tabela S5).
Prawdopodobieństwo pozostania w każdym stanie
Prawdopodobieństwa i różnice (najbardziej w porównaniu z najmniej pozbawionymi) w prawdopodobieństwie przeżycia bez leczenia, żywego i leczonego lub martwego, kilka miesięcy po diagnozie, pokazano na Rycinie 2 dla raka okrężnicy w stadium I do IV oraz Rycinie 3 dla raka odbytnicy. Szacunki te podano dla pacjentów znajdujących się w najniższej i najbardziej potrzebującej sytuacji w wieku ≥75 lat, a wszystkie inne zmienne towarzyszące przyjęto jako grupę referencyjną (tj. mężczyźni, rasy białej, bez żadnej z tych czterech chorób współistniejących oraz standardowe skierowanie ogólne). Ogólnie rzecz biorąc, zaobserwowaliśmy spójne luki w zakresie deprywacji (tj. bezwzględną różnicę w prawdopodobieństwie porównania najbardziej i najmniej potrzebujących) w zakresie leczenia i zgonów w różnych lokalizacjach i stadiach nowotworu. W porównaniu z pacjentami w mniej trudnej sytuacji, u pozbawionych opieki pacjentów w wieku ≥75 lat z rakiem okrężnicy lub odbytnicy prawdopodobieństwo otrzymania leczenia było mniejsze, a ryzyko pozostania nieleczonym i śmierci było większe (ryc. 2 i 3).
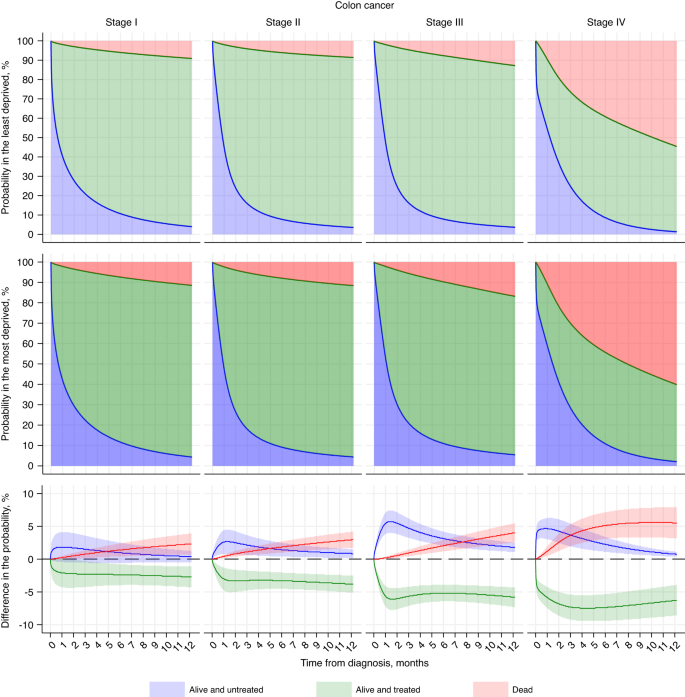
Trzy kolory reprezentują trzy stany (niebieski: żywy i nieleczony, zielony: żywy i leczony, czerwony: martwy). Prawdopodobieństwo przeżycia w każdym stanie według czasu od postawienia diagnozy (miesiące) pokazano dla białego, płci męskiej, 75-letniego pacjenta bez chorób współistniejących, ze standardową drogą skierowania do lekarza rodzinnego, który znajdował się w kwintylu najmniej potrzebującym (pierwsza klasa) i w kwintylu najbardziej potrzebującym (drugi rząd) oraz różnicę między nimi (najbardziej potrzebującymi a najmniej potrzebującymi) pod względem prawdopodobieństwa (trzeci rząd).
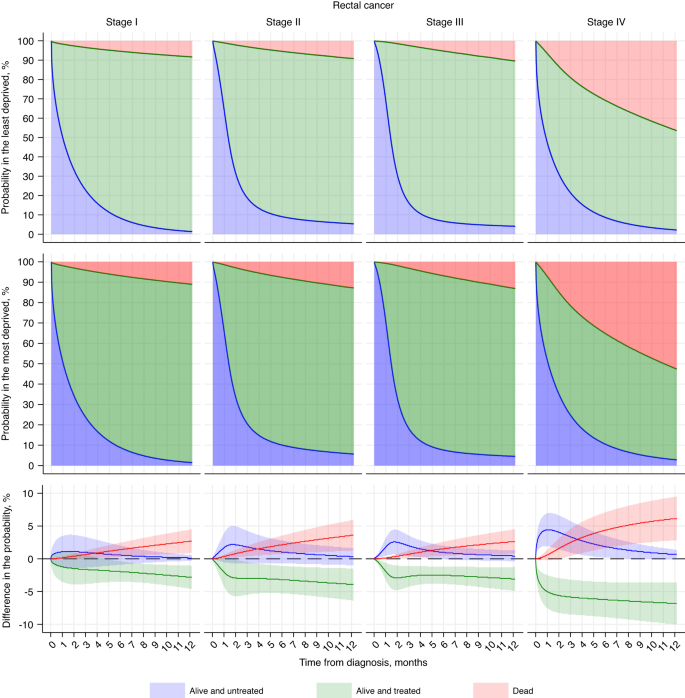
Trzy kolory reprezentują trzy stany (niebieski: żywy i nieleczony, zielony: żywy i leczony, czerwony: martwy). Prawdopodobieństwo przeżycia w każdym stanie według czasu od postawienia diagnozy (miesiące) pokazano dla białego, płci męskiej, 75-letniego pacjenta bez chorób współistniejących, ze standardową drogą skierowania do lekarza rodzinnego, który znajdował się w kwintylu najmniej potrzebującym (pierwsza klasa) i w kwintylu najbardziej potrzebującym (drugi rząd) oraz różnicę między nimi (najbardziej potrzebującymi a najmniej potrzebującymi) pod względem prawdopodobieństwa (trzeci rząd).
W przypadku raka okrężnicy w stadium I–IV różnica w zakresie przeżycia i leczenia znacznie wzrosła w ciągu miesiąca od diagnozy, a następnie ustabilizowała się. Różnica po 6 miesiącach stale się powiększała wraz ze wzrostem stopnia od –2,4% (95% CI: –4,0, –0,8) dla etapu I do –7,4% (95% CI: –9,4, –5,3) dla etapu IV (ryc. 2). ; Tabela S6). Podobny, chociaż mniej wyraźny wzór zaobserwowano w przypadku przeżycia bez leczenia 1 miesiąc po diagnozie, z różnicą mniejszą niż 3% w stadiach I i II oraz około 5% w stadiach III i IV, ale różnica ta zmniejszyła się do zera w 1 rok. Jednakże luka w zakresie deprywacji zgonów stopniowo rosła przez cały okres badania, do 2,3% (95% CI: 0,7; 3,9) dla etapu 1 i do 5,5% (95% CI: 3,2; 7,9) dla etapu 4 po 1 roku (Rysunek 2; Tabela S6).
Podobne wzorce zaobserwowano w przypadku raka odbytnicy w stadium I–IV, z mniejszymi różnicami w zakresie prawdopodobieństwa przeżycia i braku leczenia, ale podobnymi w pozostałych dwóch stanach (ryc. 3; tabela S6). Różnice (największe i najmniejsze) w prawdopodobieństwie przeżycia bez leczenia po 1 miesiącu wahały się od 1,1% (95% CI: -1,3; 3,5) w pierwszym etapie do 4,4% (95% CI: 1,9; 6,9) w pierwszy etap Po czwarte; Zakres 6-miesięcznego przeżycia i leczenia wynosi od -2,0% (95% CI: -3,5, -0,4) do -6,2% (95% CI: -8,9, -3,5); Śmierć po roku wynosiła od 2,7% (95% CI: 0,9; 4,5) do 6,1% (95% CI: 2,8; 9,4).
Czas pobytu w każdym stanie
Na rycinie 4 przedstawiono długość przeżycia i braku leczenia, przeżycia i leczenia oraz śmierć (utracone dni życia) najmniej i najbardziej potrzebujących pacjentów z rakiem jelita grubego w I–IV stopniu zaawansowania. Zgodnie z szacunkami prawdopodobieństwa, najbardziej potrzebujący pacjenci spędzili mniej dni przy życiu i otrzymywali leczenie, ale mieli większą liczbę dni życia i bez leczenia (oczekiwania na leczenie) lub spędzili większą liczbę dni przy życiu (wcześnie zmarli). Oznacza to, że późniejsze wejście i wcześniejsze wyjście ze stanu „leczenia” w porównaniu z kwintylem najmniej poszkodowanym. Różnice między najbardziej i najmniej poszkodowanymi kwintylami zwiększały się z czasem od diagnozy we wszystkich stadiach nowotworu w przypadku obu nowotworów i były większe w przypadku raka okrężnicy niż raka odbytnicy oraz w bardziej zaawansowanych stadiach niż we wczesnych stadiach (ryc. 4; tabela S7).
Spośród 360 dni od diagnozy najbardziej potrzebujący pacjenci z rakiem jelita grubego w I stopniu zaawansowania, w porównaniu z pacjentami najmniej potrzebującymi, spędzili o 8,5 dni mniej (95% CI: -14,2, -2,7) przy życiu i otrzymując leczenie, z czego 3,8 dni mniej (95% CI: -14,2, -2,7) żyli i otrzymywali leczenie. CI: -1,8; 9,3) wynikało z różnicy w długości przeżycia i czasu nieleczonego (opóźnienie leczenia) i spowodowało utratę dodatkowych 4,7 dni (95% CI: 1,4; 8,0). Różnica między przeżyciem a leczeniem zwiększała się w miarę postępu choroby; W fazie 4 osoby najbardziej potrzebujące spędziły w tym stanie o 24,6 dni mniej (95% CI: -31,4, -17,8) (ryc. 4; tabela S7). We wczesnych fazach różnice między osobami, które przeżyły i leczonymi, wiązały się z podobną liczbą dni opóźnienia w leczeniu i utraconych dni życia (3,8 dni opóźnienia w porównaniu z 4,7 dniami utraty w fazie I; 5,6 w porównaniu z 6,3 dnia w fazie II), ale większą liczbą dni opóźnione niż utracone w fazie III (12,0 w porównaniu z 7,2 dnia) i odwrotnie w fazie IV (9,0 w porównaniu z 15,6 dnia).
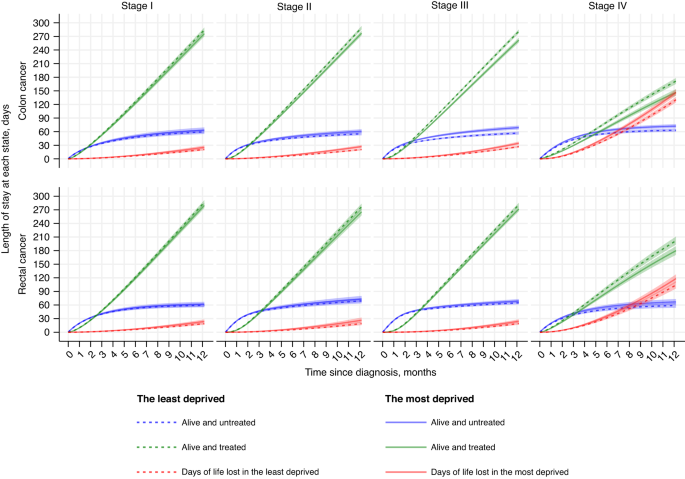
Trzy kolory reprezentują trzy stany (niebieski: żywy i nieleczony, zielony: żywy i leczony, czerwony: martwy). Długość pobytu w każdym stanie (w dniach) jest pokazana w zależności od czasu od postawienia diagnozy (w miesiącach) dla białego mężczyzny, 75-letniego pacjenta bez chorób współistniejących, ze standardową drogą skierowania do lekarza rodzinnego, który znajdował się w kwintylu najmniej potrzebujących (linia przerywana) oraz w najbardziej potrzebującym kwintylu (linia ciągła) oraz w przypadku raka okrężnicy (górny panel) i odbytnicy (dolny panel).
W raku odbytnicy różnice w liczbie dni do przeżycia i leczenia wyniosły -7,0 (95% CI: -12,7; -1,4) w stadium I, -11,1 dni (95% CI: -18,6, -3,6) w stadium II, -9,1 dni (95% CI: -14,0, -4,3) w stadium III i -21,7 dni (95% CI: -31,0, -12,4) w stadium IV (tabela S7) 1 rok po diagnozie. W przeciwieństwie do raka okrężnicy liczba dni braków w leczeniu spowodowanych przedwczesną śmiercią była większa niż opóźnione leczenie na wszystkich etapach (ryc. 4; tabela S7).
Analizy wrażliwości
Ryciny S4 i S5 oraz tabele S6 i S7 przedstawiają wyniki leczenia pacjentów z brakującym stadium raka jelita grubego w latach 2012–2016 w Anglii. U pacjentów z rakiem okrężnicy z brakującym stadium różnice między kwintylami najbardziej i najmniej poszkodowanymi pod względem prawdopodobieństwa i długości pobytu w trzech stanach były podobne do tych u pacjentów w stadium IV, ale z większą niepewnością ze względu na mniejszą wielkość próby, z wyjątkiem tego, że najbardziej poszkodowani byli Pacjenci, u których nie doszło do progresji do raka odbytnicy, charakteryzowali się większym prawdopodobieństwem zgonu (5,1%; 95% CI: 0,1; 10,1) i niższym prawdopodobieństwem przeżycia, niezależnie od tego, czy byli leczeni, czy nie.
Analizy wrażliwości obejmujące jedynie pacjentów zdiagnozowanych w latach 2015–2016 przedstawiono na Rycinie S6 (szanse zachorowania na raka okrężnicy), Rycinie S7 (szanse zachorowania na raka odbytnicy) i Rycinie S8 (długość pobytu z powodu raka jelita grubego). Szacunki te nie różniły się od szacunków z głównych analiz, z wyjątkiem większej niepewności wynikającej z mniejszej wielkości próbek w przypadku obu nowotworów. Analizy podzielone na podstawie tego, czy pacjenci zostali zdiagnozowani w drodze badań przesiewowych, przedstawiono na Ryc. S9, Ryc. S10 i Ryc. S11. Zarówno pacjenci z rozpoznaniem jelita grubego w stopniu I-III w badaniu przesiewowym, jak i pacjenci zdiagnozowani innymi metodami mieli znacznie niższe prawdopodobieństwo zgonu i większe prawdopodobieństwo wyleczenia niż pacjenci zdiagnozowani innymi metodami. Nie znaleźliśmy także jednoznacznych dowodów na istnienie nierówności u tych pacjentów zdiagnozowanych w drodze badań przesiewowych. Ponieważ pacjenci w stadium IV rzadko są diagnozowani na podstawie badań przesiewowych, nierówności w tej podgrupie nie były jednoznaczne ze względu na małą liczebność próby.

„Odkrywca. Entuzjasta muzyki. Fan kawy. Specjalista od sieci. Miłośnik zombie.”








More Stories
Bardziej ekologiczne wybory, bystrzejsze umysły: badania łączą zrównoważony rozwój i zdrowie mózgu
Coraz częstsza liczba chorób przenoszonych przez komary w Europie – jak bardzo martwią się naukowcy? | Transmisja
Badanie asocjacji całego genomu pozwala zidentyfikować genetyczne czynniki ryzyka demencji